Een operatie is het belangrijkste deel van de curatieve behandeling van maagkanker. Wij combineren de operatie bij voorkeur met andere behandelingen. Zou maken wij de kans op terugkeer van de ziekte na de operatie zo klein mogelijk. Behandelingen die mogelijk gegeven worden in combinatie met de operatie zijn chemotherapie, of een combinatie met andere behandelingen in studieverband. Op deze manier wordt de kans op genezing vergroot.
In-opzet-curatieve chirurgie bij maagkanker
Het principe van een in-opzet-curatieve operatie bij maagkanker is het verwijderen van het zieke gedeelte van de maag en zoveel mogelijk lymfeklieren rondom de maag. Afhankelijk van de plaats en uitgebreidheid van de tumor in de maag en de soort maagkanker wordt gekozen voor een gedeeltelijke maagverwijdering of een totale maagverwijdering.
De maagkanker kan in een vergevorderd stadium zijn waarbij het niet meer mogelijk is om te genezen. In samenspraak met de patiënt wordt beoordeeld wat gewenst is en welke palliatieve behandeling passend is.
Palliatieve chirurgie
Wanneer vóór de operatie beoordeeld wordt dat de chirurg niet alle maagkanker kan verwijderen, wordt meestal afgezien van een operatie. Echter, soms wordt in deze situatie toch een operatie voorgesteld, bijvoorbeeld om voedselpassageklachten te verhelpen. Bij de operatie wordt dan óf een beperkt deel van de maag verwijderd óf alleen een overloop van maag naar dunne darm aangelegd.
Meer informatie
Hoe gaat een operatie bij maagkanker in zijn werk?
U gaat onder volledige narcose voor deze operatie. Vlak voor het begin van de algehele narcose wordt er vaak een epiduraal katheter ingebracht voor pijnstilling tijdens en na de operatie.
Beoordeling
Alle maagkankeroperaties beginnen met een inspectie van de buikholte en een beoordeling van de lokale situatie. Zo nodig worden biopten genomen voor snelonderzoek. Voor een in-opzet-curatieve maagverwijdering mogen er geen uitzaaiingen zijn. De maag en bijbehorende lymfklieren worden losgemaakt. Ook het vetschort dat aan de maag hangt, wordt meegenomen.
Gedeeltelijke of totale maagverwijdering
In geval van een gedeeltelijke maagverwijdering wordt de maag op ongeveer 1/3 deel van bovenaf doorgenomen, en in geval van een totale maagverwijdering wordt de slokdarm net boven de overgang naar de maag doorgenomen. In beide gevallen gebeurt het doornemen aan de onderzijde net voorbij de sluitspier van de maag (in het begin van de twaalfvingerige darm). De voedselpassageweg wordt hersteld met een nieuwe verbinding (anastomose) naar de dunne darm.
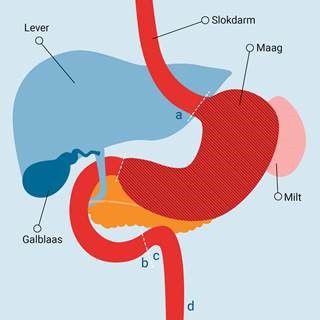
De situatie als de totale maag wordt verwijderd
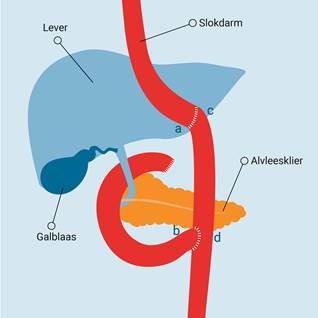
Een gedeeltelijke maagverwijdering.
De chirurg gebruikt de Roux-Y-techniek. De voedselpassageweg wordt hersteld met een nieuwe verbinding (anastomose) tussen het uiteinde van de slokdarm (plaatje 1 en plaatje 2: a) en de dunne darm (plaatje 1 en plaatje 2: c). De twaalfvingerige darm (plaatje 1 en plaatje 2: b) wordt op een andere plek vastgemaakt aan de dunne darm (plaatje 1 en plaatje 2: d). Deze nieuwe verbinding is voor de doorstroom van gal- en alvleeskliersappen uit de twaalfvingerige darm. De chirurg maakt deze verbinding ongeveer 50 centimeter lager dan de nieuwe verbinding tussen de slokdarm en de dunne darm. Dit is om te voorkomen dat gal- en alvleeskliersappen terugstromen in de slokdarm.

Situatie bij een gedeeltelijke maagverwijdering
Effectiviteit
De operatie is gericht op genezing door het verwijderen van de tumor en de bijbehorende lymfklieren. Soms blijkt tijdens de operatie dat de kanker toch is uitgezaaid. Dan zal de operatie worden beëindigd of wordt een palliatieve operatie verricht.
Preoperatieve screening
Voorafgaand aan uw operatie heeft u een afspraak met de anesthesioloog op de polikliniek voor een gesprek en kort onderzoek naar uw lichamelijk conditie en eventuele bijzonderheden. De spreekuurassistente meet bij u de hartslag en bloeddruk en vraagt naar uw lengte en gewicht; zo nodig worden deze gemeten.
Basis anesthesieplan
Deze preoperatieve screening duurt ongeveer 20 minuten en vormt de basis voor het anesthesieplan. De anesthesioloog beluistert uw longen en uw hart. Daarnaast wordt uw mond en keel geïnspecteerd voor het beademingsbuisje dat bij de narcose in uw luchtpijp zal worden geplaatst. Ook vraagt de anesthesioloog u naar:
- Of u eerder onder verdoving bent geweest
- Welke aandoeningen u nog meer hebt
- Of u al eerder kankermedicijnen heeft gehad
- Of u al eerder bestraald bent
- Welke allergieën u heeft
- Of u rookt
- Of u alcohol gebruikt
- Welke medicijnen u gebruikt
Het is daarom van groot belang dat u precies kunt aangeven welke medicijnen u hoe vaak en in welke dosering gebruikt. Als er aanleiding voor is, krijgt u mogelijk nog meer onderzoeken. Dat kunnen zijn: een elektrocardiogram (ECG of hartfilmpje), een longfunctieonderzoek of bloedonderzoek.
Conditie
Voor het herstel na de operatie is het belangrijk dat u vóór de operatie in zo goed mogelijke conditie bent. Als dat met gewoon eten niet lukt, krijgt u bijvoeding in de vorm van drinkvoeding of sondevoeding.
Bijwerkingen en gevolgen
Geen enkele operatie is zonder risico’s. Door een groot aantal maatregelen te nemen rondom de operatie doen wij er alles aan om de risico’s zo beperkt mogelijk te houden.
Mogelijke complicaties
Mogelijke complicaties zijn een longontsteking, complicaties van het hart of bloedsomloop, een wondinfectie en lekkage van de nieuwe verbinding (naadlekkage).
Eten en drinken
De operatie kan uw eetlust en smaak beïnvloeden en de grootte van de porties die u kunt eten. Het kan ook zijn dat u last krijgt van ‘reflux’. Dit is het terugvloeien van eten, drinken of galsap naar uw mond. Kleinere porties eten en drinken helpt en ook kunnen verschillende medicijnen verlichting geven.
U wordt begeleid door een diëtiste voor het aanpassen van uw eetpatroon en, als u een sonde heeft, bij het afbouwen van de sondevoeding.

AVL Slokdarm- en Maagkankercentrum
Kanker in het spijsverteringskanaal is ingrijpend. Het kan verregaande gevolgen hebben voor uw kwaliteit van leven. Het AVL Maag- en slokdarmkankercentrum begrijpt u en staat voor u klaar.
 en
en