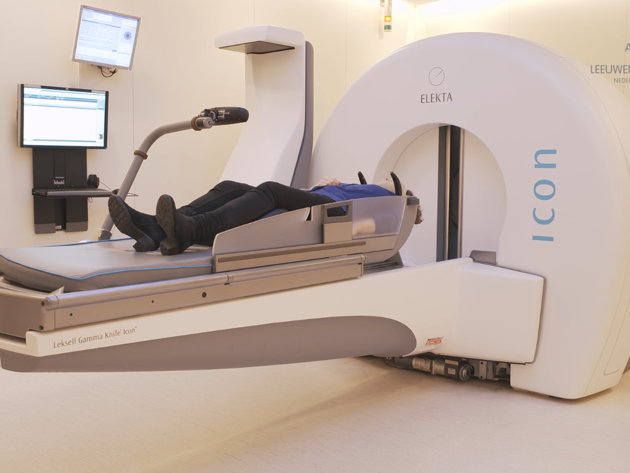
Gamma Knife-behandeling
De Gamma knife is een bestralingsapparaat waarmee uitzaaiingen in het hoofd bestraald kunnen worden. De bestraling vindt plaats met behulp van een groot aantal radioactieve cobaltbronnen. Het apparaat kan vanuit verschillende hoeken heel gericht bestralen. Het te bestralen gebied ontvangt de juiste dosis straling en de omliggende gezonde weefsels worden zo min mogelijk belast. Hierdoor heeft u minder bijwerkingen. De bestraling is erop gericht om de klachten van de uitzaaiingen te verminderen en de verdere groei van de tumoren te beperken.
Voor deze behandeling hoeft u niet te worden opgenomen. U mag na de behandeling weer naar huis.
Meer informatie over uw afspraak
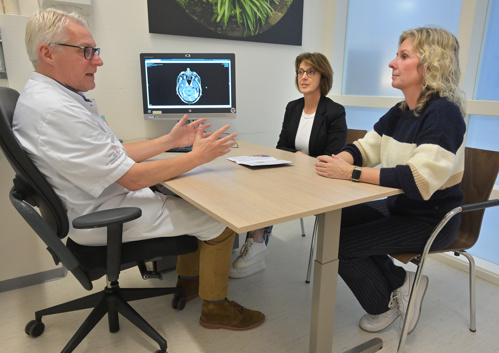
Poliklinisch consult
Op de afdeling radiotherapie heeft u een poliklinisch consult. Dit is een afspraak met uw radiotherapeut of een neurochirurg, waarin de behandeling met u wordt besproken. Hij of zij legt de behandeling op de Gamma knife uit. Voor dit gesprek bespreken artsen uw gegevens tijdens een multidisciplinair overleg.
Na het gesprek plannen wij uw behandeling in. U krijgt de afspraak meestal direct mee. Anders belt een laborant u later om de afspraak door te geven.
Aanmelden
Op de dag van de behandeling meldt u zich op de afgesproken tijd bij de receptie van de afdeling Radiotherapie.U wordt ontvangen door één van de radiotherapeutisch laboranten die u tijdens de dag begeleiden.
Op de afdeling krijgt u een verblijfsruimte, omdat de behandeling de hele dag kan duren. Er mag altijd een begeleider mee. U mag ook zelf eten en drinken meenemen. Alleen uw lunch wordt verzorgd door de afdeling.
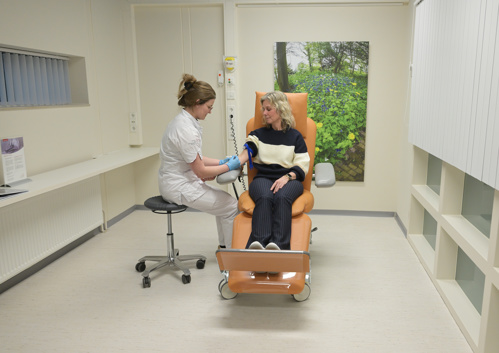
Voor de MRI-scan krijgt u een infuus in uw elleboog. Via dit infuus krijgt u contrastmiddel voor de MRI-scan.
Vertel het de laboranten als u:
- een port-a-cath heeft;
- moeilijk te prikken bent;
- eerder een trombose arm heeft gehad;
- ooit allergisch heeft gereageerd op een contrastmiddel.
MRI
Voor de Gamma Knife-behandeling is een nieuwe, duidelijke MRI-scan nodig. Zo kunnen we de behandeling heel precies uitvoeren. Deze scan kan op de dag van de bestraling of de dag ervoor gemaakt worden. Voor de MRI vult u een vragenlijst in, om te beoordelen of u veilig de MRI in kunt.
Metaal in de onderzoeksruimte kan zorgen voor verstoringen van de beeldkwaliteit en kan ook erg gevaarlijk zijn. U krijgt daarom de instructie om losse sieraden af te doen. Losse gebitsprotheses en gehoorapparaten moeten ook uit. Uw kleding mag geen metaal bevatten.
De MRI-scanner maakt veel lawaai. U krijgt oordopjes in en een koptelefoon op om uw gehoor te beschermen
Voor deze scan krijgt u een infuus in uw elleboog. Via dit infuus krijgt u contrastmiddel. Door het contrastmiddel zijn afwijkingen en bloedvaten in de hersenen beter te zien. Als u een allergische reactie op een contrastmiddel heeft gehad, geeft u dit dan door aan de laboranten.
Voor de MRI-scan mag u gewoon eten en drinken. U hoeft hiervoor niet nuchter te zijn. Tijdens het maken van de scan is het belangrijk dat u goed stil ligt.
De MRI-scan duurt 20 tot 30 minuten.

Wachttijd tijdens de bestraling
Met de MRI-scan maken we een bestralingsplan. In dit plan staat hoeveel straling u krijgt, uit welke richtingen, en hoe lang de bestraling duurt.
Het maken van het bestralingsplan kan even duren. Dit komt doordat we rekening houden met het aantal tumoren, de grootte van de tumoren, en de planning van andere patiënten op dezelfde dag. Tijdens het wachten verblijft u in een verblijfsruimte.
Als het bestralingsplan klaar is, legt uw behandelaar het aan u uit. De arts vertelt ook hoe lang de behandeling duurt en welke medicijnen u na de bestraling nodig heeft. Tijdens dit gesprek kunt u ook vragen stellen aan de arts.
Gamma Knife CT-scan
Voor de bestraling wordt eerst een CT-scan gemaakt op de Gamma Knife. Deze scan wordt gemaakt om uw houding te bepalen en duurt ongeveer vijf minuten Het is belangrijk dat u stil blijft liggen.

Bijwerkingen
Door de hoge precisie van de Gamma Knife is de kans op bijwerkingen klein.
Meest voorkomende bijwerkingen
In de eerste dagen of weken, meestal tijdelijk:
- Vermoeidheid
- Klachten door zwelling (oedeem), bijvoorbeeld hoofdpijn en misselijkheid.
- Tijdelijke klachten na het plaatsen van het frame:
- Gezwollen oogleden
- Gevoeligheid of gevoelloosheid van de hoofdhuid
Na enkele maanden:
- Radiatienecrose: een ontsteking die ontstaat als tumorcellen worden opgeruimd. U kunt hiervoor medicijnen krijgen.
- Haaruitval*
- Geheugenverlies of dementie*
*Deze bijwerkingen komen zeer zelden voor.
Nazorg en controle
Aan het einde van uw bestralingsbehandeling blijft u nog een tijdje onder controle. Als u vragen heeft over bijwerkingen, medicatie of de periodieke MRI-scan, kunt u ons altijd bereiken op 020 512 9111. Vraag dan naar de afdeling Radiotherapie.
 en
en