Niet-kleincellige longkanker
De behandeling van niet-kleincellige longkanker hangt af van de grootte van de tumor, het aantal tumoren, de plek van de tumor in het lichaam en uw lichamelijke conditie.
Met onderzoeken kan worden vastgesteld of er kankercellen in de lymfeklieren zitten, of de kanker is ingegroeid in omringende organen en of er uitzaaiingen buiten de longen aanwezig zijn. Deze onderzoeken zijn voor de behandeling nodig om de fase van de tumor vast te stellen. Een bestralingsbehandeling kan worden gebruikt om de tumor en eventuele uitzaaiingen in lymfeklieren te behandelen. Het aantal bestralingen is tussen één en drieëndertig. Het aantal bestralingen, eventueel samen met de chemotherapie, zal door de behandelaar met u worden besproken.
Chemotherapie
Bestralingen kunnen gecombineerd worden met chemotherapie. De chemotherapie zorgt ervoor dat de kankercellen gevoeliger worden voor de bestraling. We spreken dan van chemoradiatie. Er wordt dan elke dag voorafgaand aan de bestraling een lage dosis chemotherapie gegeven.
Stereotactische bestraling
De behandelaar kan een stereotactische bestraling voorstellen als de tumor nog klein is en er geen kankercellen in de lymfeklieren zijn gevonden. Een stereotactische bestraling is een bestraling waarbij er met zeer grote precisie een klein gebied bestraald wordt. De tumor kan zo een hoge dosis straling krijgen. Het omliggende weefsel wordt zoveel mogelijk gespaard. U wordt tussen de één en acht keer bestraald. Soms wordt een lange bestralingsbehandeling gecombineerd met een stereotactische bestraling.
Kleincellige longkanker
Als er geen uitzaaiingen buiten de longen zijn waargenomen, dan wordt de longkanker behandeld met dertig bestralingen en vier chemokuren. De bestralingen worden twee keer per dag gegeven. Een andere mogelijkheid is een behandeling van 33 bestralingen met chemotherapie. Tijdens een periode van 6,5 week wordt er een bestraling per dag gegeven.
Als alle chemobehandelingen en bestralingen zijn gegeven, bestaat de kans dat u bestralingen op de hersenen krijgt. Bij een grote groep mensen met kleincellige longkanker kunnen uitzaaiingen naar de hersenen optreden. Het is niet mogelijk om van tevoren in te schatten wanneer een tumor zal uitzaaien. Door de hersenen uit voorzorg te bestralen, kan het risico hierop sterk worden verkleind.
Na een operatie kan in het geopereerde gebied opnieuw een tumor ontstaan. Of het risico bestaat dat er tumorcellen zijn achtergebleven. Met bestralingen kan dit behandeld worden.
Onze werkwijze
Nieuwste technieken en moderne apparatuur
Op de afdeling Radiotherapie worden veel nieuwe technieken ontwikkeld en wordt gebruik gemaakt van moderne apparatuur. Dat geldt zowel voor beeldvormend onderzoek als de voorbereiding op de bestraling en de bestraling zelf. Hierdoor kunnen wij u de beste behandeling geven waarbij omliggende, gezonde weefsels zoveel mogelijk worden afgeschermd.
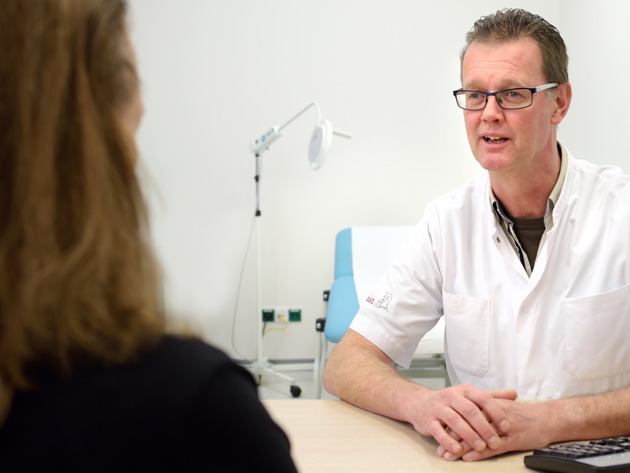
Gesprek met uw radiotherapeut of Physician Assistant
Tijdens een afspraak met uw behandelaar wordt uitgebreid gesproken over de best passende behandeling voor u. Het doel van de behandeling, de verwachte uitkomst, de voorbereiding, de uitvoering en de eventuele bijwerkingen komen in dit gesprek aan bod.
Multidisciplinair overleg
In een overleg met specialisten (bijvoorbeeld internisten, longartsen, chirurgen en radiotherapeuten) wordt met de uitslagen en uw medische gegevens besproken welke behandeling voor u het beste is. Het resultaat zal uw behandelaar met u bespreken.
Onderzoek
Wij voeren veel onderzoek uit naar nieuwe ontwikkelingen en verbeteringen van de bestraling. Is er een onderzoek waar u aan mee zou kunnen doen? Dan zal uw behandelaar u hiervoor vragen. U krijgt informatie zodat u een goede beslissing kunt nemen. Meedoen hoeft natuurlijk niet. Als u niet met het onderzoek meedoet dan wordt u behandeld volgens de laatste werkwijze.
Onze informatie
Voorlichtingsgesprek
Om u zo goed mogelijk op de bestraling voor te bereiden, krijgt u eerst een gesprek met een voorlichtingsmedewerker. Tijdens dit gesprek komen vooral praktische zaken over uw behandeling aan bod. U kunt dan ook vragen stellen.
CT-scan
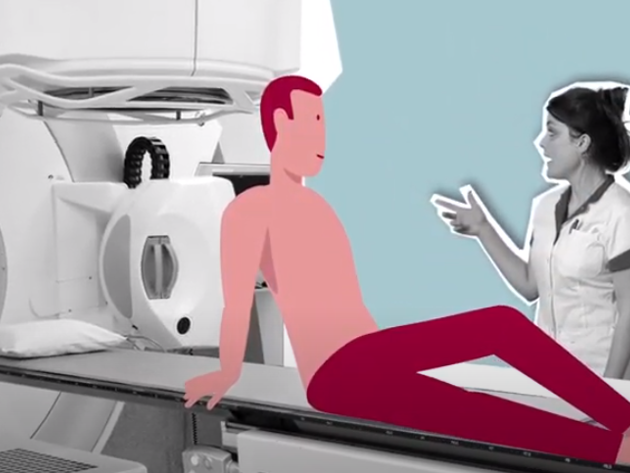
Ter voorbereiding wordt er altijd een CT-scan gemaakt. Bij een CT-scan worden er met behulp van röntgenstraling meerdere dwarsdoornsnede foto’s van het te bestralen gebied gemaakt. Het is niet nodig om nuchter te zijn.
Meestal wordt bij het maken van de CT-scan de beweging van de tumor tijdens de ademhaling zichtbaar gemaakt. Hiervoor krijgt u een band over uw buik. In bepaalde gevallen zal er contrastvloeistof via een infuus worden toegediend.
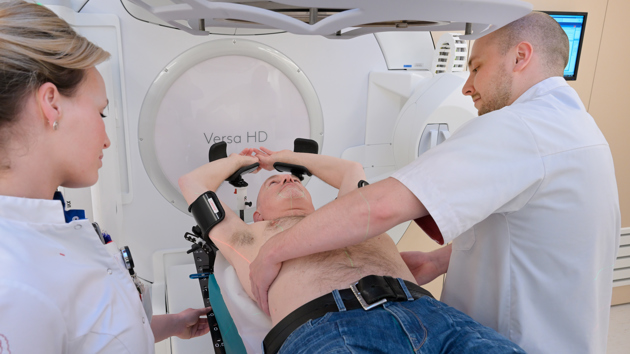
De CT-scan wordt gemaakt in de bestralingshouding. U ligt hierbij op uw rug met uw armen in steunen boven uw hoofd. Er schijnen laserlijnen op uw lichaam. Op de kruispunten van deze lijnen worden tatoeagepuntjes ter grootte van een sproetje aangebracht. De tatoeagepuntjes zijn nodig om u heel precies in de juiste bestralingspositie te leggen op de bestralingstafel.
MRI-scan bij bestraling met MR-linac
Bij een MRI-scan wordt gebruik gemaakt van sterke magnetische golven. Bij het maken van de MRI-scan mogen er geen metalen aanwezig zijn in uw lichaam en kleding. Daarom vult u vooraf een vragenlijst in en wordt dit met u doorgesproken. Het maken van de MRI-scan duurt ongeveer veertig minuten.
Bestralingsplan
Op de afbeeldingen van de CT-scan wordt het bestralingsgebied ingetekend. Er worden vaak ook andere scans gebruikt. Met speciale computerprogramma’s wordt berekend wat de beste bestralingsbehandeling voor u is. Dit wordt een bestralingsplan genoemd. Hierbij is het belangrijk dat het te bestralen gebied de juiste dosis straling ontvangt en dat de omliggende, gezonde weefsels zo min mogelijk worden belast.
Bestraling
Radiotherapeutisch laboranten zorgen ervoor dat u goed op de bestralingstafel komt te liggen. Ook nu schijnen er laserlijnen op uw lichaam. Deze laserlijnen moeten samenvallen met de tatoeagepuntjes die op uw lichaam zijn gezet.
Bij elke afspraak wordt het gebied dat bestraald moet worden gecontroleerd met behulp van een scanner die aan het bestralingstoestel zit. Zo kunnen er kleine aanpassingen worden gedaan zodat u precies in de juiste positie ligt en de bestraling zo nauwkeurig mogelijk plaatsvindt.
Op de monitoren zien de laboranten hoe het met u gaat. Zij houden contact met u via de camera en intercom.
Van de bestraling zelf voelt u niets. Het is belangrijk dat u stil blijft liggen. Het bestralingstoestel draait in een hele cirkel om u heen en geeft zo de bestraling af. U hoort een zoemend geluid. De bestraling duurt slechts enkele minuten. De gehele behandeling duurt ongeveer vijftien minuten.
Bestraling op MR-linac
De MR-linac is een bestralingstoestel met een MRI-scanner. Een behandeling op de MR-linac duurt langer dan op een ander bestralingstoestel omdat elke dag een nieuw bestralingsplan wordt gemaakt.
U ligt op uw rug in een tunnel en gaat eerst met uw hoofd naar binnen. De MR-linac maakt veel lawaai en daarom krijgt u oordopjes en een koptelefoon. Het is belangrijk dat u stil en ontspannen blijft liggen. Voor de behandeling heeft u één laag dunne kleding aan. Deze kleding mag geen metaal bevatten want de MR-linac bevat een sterke magneet die metaal aantrekt.
Controles bij uw radiotherapeut of Physician Assistant
In uw behandelperiode heeft u een aantal keren contact met uw behandelaar om het verloop van de behandeling te bespreken en vragen te stellen. U krijgt advies hoe u het beste met de bijwerkingen om kunt gaan en zo nodig wordt er medicatie voorgeschreven. Ook wordt besproken hoe de behandeling wordt opgevolgd als u klaar bent met de bestralingen.
Bijwerkingen
Een bestralingsbehandeling geeft bijwerkingen. Deze zijn voor iedereen verschillend. Dit heeft te maken met uw conditie en situatie, maar ook met het gebied dat bestraald wordt en de bestralingsdosis. Uw behandelaar zal vertellen over de bijwerkingen die bij u verwacht worden.
Bijwerkingen door de bestralingsbehandeling ontstaan meestal twee tot drie weken na de start van de behandeling en nemen toe. Na het beëindigen van de behandeling kunnen deze klachten nog enkele weken aanhouden. Sommige klachten kunnen blijvend zijn. Uw behandelaar zal uitgebreid ingaan op de bijwerkingen die bij u verwacht worden.
Wat u zelf kunt doen
Als uw klachten, situatie en conditie dit toelaten, is het aan te bevelen om dagelijks te bewegen. Dit kan in iedere vorm, zoals fietsen of wandelen. Dit is bewezen effectief voor uw herstel. U kunt ook gaan sporten onder begeleiding van een fysiotherapeut. Verder raden wij aan om, zover dat gaat, zoveel mogelijk uw dagelijks ritme aan te houden. Een goede balans tussen inspanning en rust zal uw herstel versnellen.
Tijdens de behandeling gelden de richtlijnen voor gezonde voeding. Deze zijn te vinden op de website van het voedingscentrum. Op de website voedingenkankerinfo vindt u ook veel informatie.
Neemt u extra vitamines of voedingssupplementen? Bespreek met uw behandelaar of deze kunt blijven nemen.
Nazorg
Als u tijdens of na de behandeling behoefte hebt aan extra zorg, kan de radiotherapeut of Physician Assistant u doorverwijzen naar het Centrum voor Kwaliteit van Leven van het AVL. Denk aan fysiotherapeuten, ergotherapeuten, maatschappelijk werkers en psychologen. Al deze hulpverleners zijn zeer ervaren in het verlenen van zorg aan kankerpatiënten, zowel tijdens als na het behandelingstraject.
 en
en